Лікування переломів гомілково-ступеневого суглоба
Загальні відомості
Переломи гомілково-ступеневого суглоба є одними з найпоширеніших серед усіх інших. Вони супроводжуються різким зменшенням якості життя внаслідок втратою опороздатності травмованої кінцівки та інтесивного больового синдрому. Відсутність або неправильність лікування може призвести до значних і довгострокових ускладнень. Складність лікування обумовлюється типовим для цієї ділянки значним набряком з нерідко супроводжуючими його фліктенами, необхідністю вибору оптимальної тактики лікування, яка відрізняється для кожного типу та наявністю судинно-нервових пучків у ділянці оперативного доступу.
Значну частку переломів ділянки гомілково-ступеневого суглоба складають перелом пілона (від франц. “pilon” – булава, оскільки виглядає як наслідок удару нею) та Мезонева (Maisonneuve, за автором). Ці два види переломів відрізняються особливими складністю лікування та тяжкістю прогнозу при його відсутності. Нерідко зустрічаються переломи, поєднані із вивихом суглоба, що додатково ускладнює лікування та прогноз.
Кожен випадок травмування ділянки гомілково-ступеневого суглоба потребує консультації ортопедом-травматологом. У нашому Центрі давно та успішно займаються лікуванням як даного типу переломів, так і ускладнень та наслідків їх неправильного лікування.
Анатомія
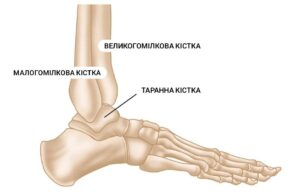
Гомілково-ступеневий суглоб формується з трьох кісток – великогомілкова (tibia), малогомілкова (fibula) та таранна (talus). Кістки у свою чергу сполучаються синдесмозом (міжкісткова перетинка гомілки) та зв’язками, які ви можете бачити на малюнці нижче.
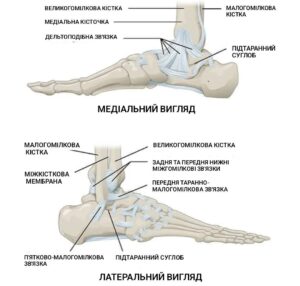
Окремо вартує виділити деякі кісткові структури суглоба.
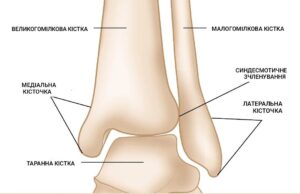
Це медіальна кісточка, задня кісточка (частина великогомілкової кістки) та латеральна кісточка (частина малогомілкової кістки). Вони є вкрай важливими, оскільки навіть незначне порушення анатомічної цілісності може призвести до значного зниження функції суглоба та погіршення якості життя.
Класифікація
Існує цілий ряд класифікацій переломів гомілково-ступеневого суглоба: Персиваля Потта, Даніса-Вебера, Лауж-Гансена тощо; також окремо виділяють перелом “пілона”, Фолькмана та Мезонева.
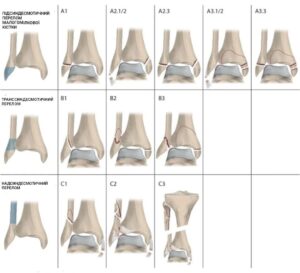
Однак найбільш інформативною та актуальною в контексті вибору методу лікування є класифікація АО/ОТА (Асоціації Ортопедів). Коротко розглянемо типи та підтипи пошкоджень гомілково-ступеневого суглоба:
Тип А: пошкодження розташоване нижче рівня синдесмозу.
– підтип А1: ізольована травма у ділянці латеральної кісточки.
– підтип А2: пошкодження латеральної кісточки та перелом медіальної кісточки.
– підтип А3: пошкодження латеральної кісточки та перелом задньої і медіальної кісточок.
Тип В: пошкодження відбувається на рівні синдесмозу.
– підтип В1: ізольований перелом малогомілкової кістки.
– підтип В2: перелом малогомілкової кістки та пошкодження медіальних структур.
– підтип В3: перелом малогомілкової кістки з пошкодженням медіальних структур та переломом задньої кісточки (перелом Фолькмана).
Тим С: пошкодження вище рівня синдесмозу.
– підтип С1: простий перелом малогомілкової кістки з пошкодженням медіальних структур чи переломом задньої кісточки.
– підтип С2: клиноподібний чи багатоуламковий перелом діафізу малогомілкової кістки зі знайним пошкодженням медіальних структур.
– підтип С3: перелом малогомілкової кістки у проксимальному її відділі зі значним пошкодженням медіальних структур (перелом Мезонева).
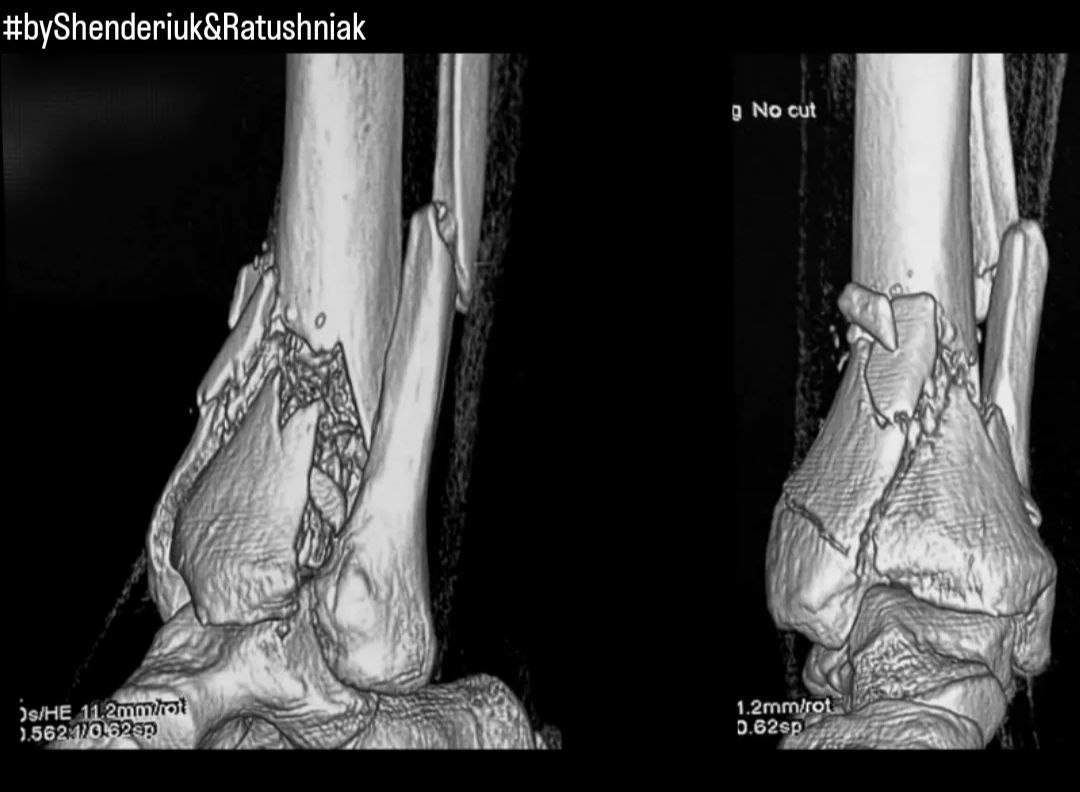
Окремо вартує виділити переломи пілона. Він локалізується у нижній частині великогомілкової кістки; у переважній більшості випадків охоплює суглобову поверхню та становить найбільшу загрозу для опороздатності кінцівки. Цей тип зламу часто супроводжується переломом малогомілкової кістки.
Причиною перелому пілона є високоенергетичні травми, такі як дорожньо-транспортна пригода та падіння з висоти.
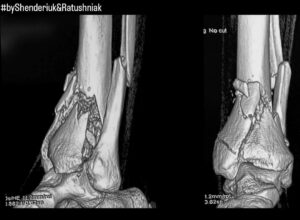
На зображенні вище ви можете бачити приклад перелому пілона, поєднаного із переломом малогомілкової кістки вище синдесмозу (перелом Мезонева).
Симптоми
Якщо у вас зламаний гомілково-ступеневий суглоб, наявне наступне:
– Ви відчуваєте різкий, пульсуючий біль; ділянка травми чутлива при пальпації.
– Ваша гомілка у ділянці суглоба набрякла, наявне почервоніння та синці.
– Ви бачите деформацію у ділянці травми.
– Ви відчуваєте крепітацію (рух кісткових уламків).
– Ви маєте труднощі при стоянні або ходьбі, або ж ваша кінцівка є неопороздатною.
– Ви відчуваєте оніміння та парестезії (“мурашки”) у ділянці травми та нижче неї.
Діагностика
Окрім збору скарг та анамнезу, огляду в контексті діагностики лікар ортопед-травматолог може провести об’єктивне дослідження: оцінити вираженість больового синдрому при осьовому навантаженні, пальпації у ділянці травми та вище неї; це особливо актуально, коли клінічна картина у спокої є маловираженою та наявний перелом без зміщення.
Однак ключовими у діагностиці переломів є візуалізаційні методи – рентгенографія, комп’ютерна томографія та, в меншій мірі, магнітно-резонансна томографія.
Рентгенографія. При рентгенографії вашим спеціалістом оцінюються стан кортикальних шарів кісток, наявність чи відсутність уламків, талокруральний кут (3 на малюнку), медіальний (2) та тібіофібулярний (1) простори суглоба.
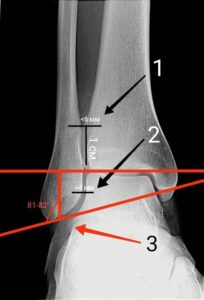
Більшість переломів гомілково-ступеневого суглоба можна діагностувати за цим алгоритмом. Залежно від типу перелому та наявної клінічної картини, ваш лікар може натиснути на гомілково-ступеневий суглоб та після цього виконати рентгенографію; цей метод називається “стрес-рентгенографія”. Він дозволяє оцінити стан синдесмозу – зчленування між мало- та великогомілковою кістками.
Також лікар може призначити рентгенографію вище та нижче ділянки перелому, аби переконатися у відсутності інших пошкоджень.
Комп’ютерна томографія. Дане дослідження виконується у тому випадку, коли рентгенографія є неінформативною (як правило при багатовідламкових переломах та при підозрі внутрішньосуглобового перелому); також КТ є необхідною для передопераційного планування (25% ортопедів-травматологів змінюють тактику лікування після КТ-дослідження).
Магнітно-резонансна томографія. Використовується з метою оцінки пошкоджень м’яких тканин (зв’язки, сухожилки). Також може використовуватись у випадку наявності клінічної картини при відсутності патології кісткової тканини.
Ультразвукове дослідження. Може використовуватись для виключення пошкодження м’яких тканин та верифікації проходження судин.
Лікування
Тактика лікування залежить від типу перелому, його локалізації та складності.
Консервативне лікування. У тому випадку, коли наявний перелом без зміщення, вашу травмовану кінцівку іммобілізують гіпсовою або пластиковою лонгетою на термін від 4 до 6 тижнів; у цей період кожні 10 днів виконується рентген-контроль для засвідчення правильного гоєння кістки.
Зовнішня фіксація. У тому випадку, коли перелом є відкритим або супроводжується значним набряком (особливо при складних переломах, як вищезгадуваний “пілон”) використовують зовнішню фіксацію стержневим АЗФ.
Сутність даного втручання закладається у репозиції (співставленні) зламаних кісток та введенні стержнів у кістки гомілки та стопи з їх подальшою фіксацію балками; це працює як зовнішній скелет, оскільки металева конструкція переймає на себе більшу частину навантаження на кістки.
Це дозволяє відстрочити внутрішню фіксацію на термін достатній для гоєння відкритих ран та сходження набряку.
У випадку тривалого гоєння рани цей метод може розглядатись як кінцевий.
Однак він має суттєвий недолік: гвинти для зовнішньої фіксації проходять через шкіру, стаючи таким чином потенційними воротами для інфекційних збудників у ділянці оперативного доступу. Саме тому пріорітетним є конверсія методу фіксації, тобто його заміна.
Внутрішня фіксація. Внутрішня фіксація передбачає використання металоконструкцій, які з’єднують співставлені фрагменти між собою. Фіксації обов’язково має передувати репозиція, або співставлення, кісткових фрагментів, що потребує значного досвіду та широкого асортименту інструментарію.
Інколи фіксація може бути малоінвазивною, що означає менший розріз шкіри та коротший реабілітаційний період; однак ця опція доступна не завжди.
Нижче ви можете бачити рентгенограму з прикладом внутрішньої фіксації тіла малогомілкової та кісточки великогомілкової кісток пластиною та гвинтами.
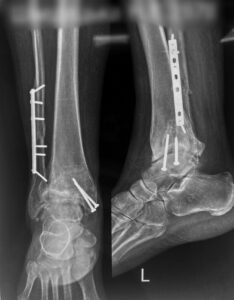
Артродезування. Показане при значних хронічному больовому синдромі та деформації гомілково-ступеневого суглоба. Це дозволяє підвищити якість життя та зберегти функцію кінцівки.
Сутність артродезування полягає у видаленні фіксації самого гомілкового-ступеневого суглоба гвинтами, стержнем або апаратом зовнішньої фіксації.
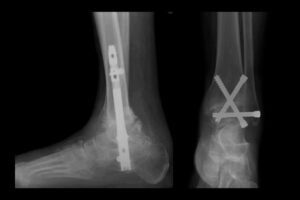
На зображенні вище ви можете бачити можливі варіанти артродезування гомілково-ступеневого суглоба.
Вам не вартує боятись цього методу лікування – дана металоконструкція зберігає функцію кінцівки, виключаючи больові відчуття при ходьбі після реабілітації.
На відео нижче ви можете бачити обсяг рухів у суглобі після його артродезування.
Реабілітація та прогноз
Для загоєння перелому потрібно близько 6-8 тижнів в залежності від його складності та стану організму; для загоєння м’яких може знадобитись більше часу.
Протягом цього часу рекомендується ходьба з милицями та відсутність навантаження на травмовану кінцівку, оскільки це може призвести до ускладнень, таких як зміщення металоконструкції та кісткових фрагментів.
По завершенню цього терміну необхідно провести повторне рентгенологічне дослідження для підтвердження правильного зрощення, після чого варто почати лікувальну фізкультуру та розробку гомілково-ступеневого суглоба.
Дуже важливо дотримуватись лікарських рекомендацій, оскільки це дозволить не лише уникнути ускладнень, але й повернутись до звичного життя у найкоротші терміни.